Sarkome
Seltene Tumoren effektiv behandeln
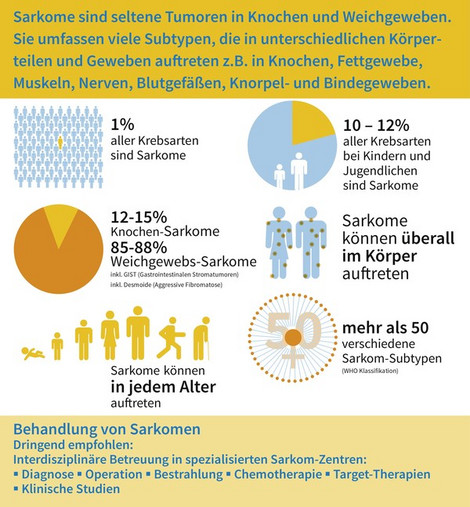
Sarkome sind seltene bösartige Tumore. Sie machen nur etwa ein Prozent aller Krebserkrankungen bei Erwachsenen aus, das sind etwa 6.000 Neuerkrankungen pro Jahr in Deutschland. Andere Tumorerkrankungen wie zum Beispiel Dickdarmkrebs treten zehn Mal häufiger auf. Die Ursprungsgewebe von Sarkomen sind Muskeln oder Knochen, aber auch Binde- und Fettgewebe. Das erklärt, warum Sarkome nicht nur an den Armen und Beinen auftreten, sondern sich überall im Körper bilden können.
Zur Diagnostik ist eine Kombination aus Bildgebung und Gewebeprobe die zuverlässigste Variante. Die Bildgebung zeigt die Ausdehnung des Tumors. Mit Hilfe des Mikroskops kann die Pathologin / der Pathologe Sarkome klassifizieren. Ziel ist es, Sarkome zuverlässig von anderen Tumoren zu unterscheiden, um eine wirksame Therapie einleiten zu können (nach dem Schema: Bild – Biopsie – Therapieentscheidung im Tumorboard). Da Sarkome sehr selten sind und meist nur durch unspezifische Symptomen auffallen, bestehen häufig Unsicherheiten in der Diagnostik und Therapie. Daher ist es empfehlenswert diese in spezialisierten Krebszentren behandeln zu lassen.
Weichteilsarkome
Weichteilsarkome können bei bestimmten Erkrankungen wie Neurofibromatose oder Li-Fraumeni-Syndrom vermehrt auftreten, sehr selten auch nach Strahlenbelastung oder Kontakt mit chemischen Substanzen. Die meisten Weichgewebesarkome treten zufällig auf. Es gibt über 50 verschiedene Subtypen, die üblicherweise durch ihr Größenwachstum auffällig werden. Wichtig ist: Nicht jede Weichgewebeschwellung entspricht einem bösartigen Tumor. Als Faustregel kann gelten, dass wachsende Läsionen von 3-5 cm, die nicht nur oberflächlich unter Haut liegen oder Symptome verursachen, abklärungsbedürftig sind. Wichtigste Therapie ist eine vollständige Entfernung. Bei aggressiven oder großen Weichgewebesarkomen kann eine Bestrahlung notwendig sein, um ein erneutes Tumorwachstum zu verhindern. Bei einem hohen Risiko für Metastasen kann eine Chemotherapie sinnvoll sein. Wenn Metastasen auftreten, finden sich diese meist in der Lunge.
Gastrointestinale Stromatumoren

Der Gastrointestinale Stromatumor (GIST) ist das häufigste Sarkom des Verdauungstraktes. GIST unterscheiden sich von anderen als Magen- und Darmkrebs bezeichneten Tumoren hinsichtlich ihres Ursprungsortes in der Darmwand. Während sich die häufiger auftretenden Arten (sogenannte Karzinome) in der Schleimhaut entwickeln, entstehen GIST in der muskulären Darmwand. Symptomatisch können GIST durch einen Darmverschluss oder eine Blutung werden. Die operative Entfernung von GIST kann organschonender erfolgen als die von Karzinomen des Verdauungstraktes. Die Schicht gesunden Gewebes, das mit dem Tumor entfernt wird, kann knapper gewählt werden; die Entfernung von Lymphknoten ist nicht routinemäßig erforderlich. Im lokal fortgeschrittenen Wachstum oder bei Metastasen im Bauchfell oder der Leber ist eine Operation oft nicht sinnvoll. Die moderne molekulare Medizin bietet aber für über 75 Prozent der GIST-Patientinnen und -Patienten eine maßgeschneiderte Therapie: Das Wachstum von GIST wird durch spezifische genetische Veränderungen des Tumors (Mutationen im c-kit Gen) angetrieben, die gezielt durch eine gut verträgliche Tablettentherapie mit Imatinib gehemmt werden. So kann sehr vielen GIST-Patientinnen und Patienten auch im metastasierten Stadium für Jahre bei hoher Lebensqualität geholfen werden. Die Einführung dieser gezielten Therapie mit Imatinib war ein echter Meilenstein der modernen Tumormedizin.
Knochensarkome
Knochensarkome an sich sind wirklich selten (eine Erkrankung pro 100.000 Einwohner im Jahr), betreffen aber häufiger Kinder und Jugendliche. Warnzeichen von Knochentumoren sind spontan auftretende Knochenschmerzen, die trotz Schmerzmitteleinahme und körperlicher Schonung über Wochen anhalten. Anhand des klinischen Bildes und radiologischer Bilder können bösartige von den wesentlich häufigeren gutartigen Knochentumoren abgegrenzt werden. Um sicher zu sein, erfolgt evtl. eine Probenentnahme, eine sogenannte „Biopsie“. Dies sollte an einem spezialisierten Zentrum erfolgen: der Eingriff selbst ist klein, aber eine genaue Untersuchung der entnommenen Probe extrem wichtig. Die Therapie umfasst neben der Operation auch eine Chemotherapie, um das Risiko für Metastasen zu verringern oder um diese zu behandeln. Tumororthopädie beinhaltet nicht nur die Entfernung des Sarkoms, sondern auch die Wiederherstellung der Funktion. Die moderne Chirurgie bietet dabei viele Möglichkeiten: freie Knochentransplantate von anderen Regionen des Köpers, Distraktion des gesunden benachbarten Knochens oder ein Ersatz durch 3-D-gedruckte, individualisierte, Tumorprothesen, die haltbar und strapazierfähig sind. Tumorprothesen bestehen häufig aus mehreren Modulen: dem Gelenkmodul und dem Verankerungsmodul. Diese Komponenten ermöglichen einen einfacheren Austausch bei Bruch oder Verschleiß. Spezielle Wachstumsprothesen können beim wachsenden Skelett eingesetzt und einfach gewechselt werden.
Sarkome bei Kindern
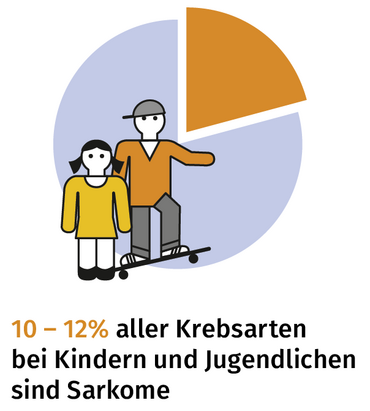
Sarkome kommen auch im Kindesalter vor und machen bei Kindern insgesamt 11% aller bösartigen Erkrankungen aus. Im Vergleich zum Erwachsenenalter kommen andere Untergruppen von Sarkomen vor. Die häufigsten bösartigen Knochentumoren im Kindesalter sind das Osteosarkom und das Ewing Sarkom, der häufigste Weichteiltumor ist das Rhabdomyosarkom.
Weichteiltumore sind die vierthäufigste solide Tumorerkrankung im Kindesalter und können in allen Altersklassen auftreten.
Die Behandlung sollte in einer Kinderklinik mit einer Abteilung für pädiatrische Hämatologie und Onkologie erfolgen, die auf die Behandlung von Kindern und Jugendlichen mit bösartigen Erkrankungen spezialisiert ist. Im Gegensatz zu erwachsenen Patienten mit Sarkomen benötigen Kinder neben einer Operation meist auch eine Chemotherapie. Die Behandlung von Kindern mit Sarkomen in Deutschland erfolgt einheitlich im Rahme von sogenannten Therapieoptimierungsstudien der Gesellschaft für Pädiatrische Hämatologie und Onkologie (GPOH).
Welche Behandlungsmöglichkeiten gibt es?
Sarkomtherapie ist Teamwork. Die Erarbeitung eines interdisziplinären Gesamtkonzeptes durch alle Beteiligten (Chirurgische Disziplinen, Strahlentherapie, Kinderonkologen, Onkologie, Psycho-Onkologie, Sozialdienst etc.) vor Durchführung der Therapie hat sich international bewährt und verbessert das Überleben von Sarkompatientinnen und -patienten nachweislich. Dabei richtet sich das Therapiekonzept nach Größe und Art des Sarkoms, dem Ursprungsort und des Untersuchungsergebnisses der Tumorproben. Eine Heilung ist nur durch eine onkologisch adäquate Operation möglich. Unvollständige, ungeplante Operationen (im Englischen sogenannte „Whoops-Operationen“) führen zu einem erhöhten Therapieaufwand, schlechterer Funktion und erhöhten Therapiekosten. Bei lokal aggressivem Wachstum ist zusätzlich zur Operation häufig eine Strahlentherapie notwendig. Diese kann vor oder nach einer Operation erfolgen. Bei einem hohen Risiko für Absiedlungen in andere Organsysteme ist eine systemische Chemotherapie erforderlich. Bei einer Reihe von Subtypen der Sarkome ist auch eine gezielte molekular gesteuerte Therapie möglich. GIST sind ein Paradebeispiel für eine zielgerichtete Therapie. Die Nachsorge von Sarkompatientinnen und -patienten richtet sich nach dem Risiko für einen Rückfall. Üblicherweise erfolgt die Nachsorge für mindestens fünf Jahre, für die ersten beiden Jahre mindestens in halbjährlichem Abstand.

Das Göttinger Sarkomzentrum wurde 2019 als Schwerpunkt im Onkologischen Zentrum des UniversitätsKrebszentrums Göttingen erfolgreich durch die Deutsche Krebsgesellschaft zertifiziert. Es finden wöchentlich Tumorkonferenzen statt, wo alle Experten zusammenkommen und gemeinsam die beste Therapie für jeden einzelnen Patienten und jede einzelne Patientin festlegen. Im Herbst wird erstmals eine deutsche Leitlinie zur Behandlung von Sarkompatientinnen und -patienten veröffentlicht. Diese wird die neuesten Studienergebnisse berücksichtigen und ist für die Sarkom-Community ein gesundheitspolitischer Meilenstein. Zusätzlich zur Beratung in Zentren können sich Sarkompatientinnen und -patienten zur Unterstützung und für Informationen an die Deutsche Sarkomstiftung wenden.
Das könnte Sie auch interessieren
Autoren

Kontaktinformationen
- Telefon: +49 551 3968701
- E-Mail-Adresse: martina.backhaus(at)med.uni-goettingen.de