Brustkrebsmonat Oktober
„Diagnose Brustkrebs – Welche Behandlungsmöglichkeiten gibt es?“

Brustkrebs ist die häufigste Krebserkrankung der Frau. In Deutschland kommt es pro Jahr zu ca. 69.000 Neuerkrankungen, knapp 18.000 Frauen sterben jährlich an der Erkrankung. Statistisch gesehen ist jede achte Frau im Laufe ihres Lebens von Brustkrebs betroffen. Das Risiko nimmt mit fortschreitendem Alter deutlich zu. Risikofaktoren sind Übergewicht, Alkohol- und Tabakkonsum, Kinderlosigkeit und eine familiäre Vorbelastung. Auch Männer können an Brustkrebs erkranken, allerdings kommt dies sehr viel seltener vor als bei Frauen.
Warum Brustkrebs entsteht, ist nicht genau bekannt. Man weiß jedoch, dass Veränderungen im Erbgut einer einzigen Zelle den entscheidenden Schritt zur Entwicklung einer bösartigen Tumorzelle darstellen. Diese Zelle verliert ihre natürliche Teilungshemmung und kann sich ungehindert vermehren, bis schließlich viele Millionen Zellen einen erkennbaren Tumor ausbilden.
Diagnose
Wie kann Brustkrebs festgestellt werden?
In Deutschland bietet das gesetzliche Früherkennungsprogramm Frauen ab 30 Jahren die Möglichkeit einer jährlichen Tastuntersuchung der Brust durch einen Gynäkologen. Frauen zwischen 50 und 69 Jahren werden im Rahmen des Mammographie- Screening- Programms alle zwei Jahre zu einer Röntgenuntersuchung der Brust eingeladen. Je früher ein bösartiger Tumor erkannt wird, desto besser sind in vielen Fällen die Heilungschancen.
Ergeben sich im Rahmen der Tastuntersuchung oder des Mammographie- Screenings Auffälligkeiten, erfolgen in der Regel ergänzende Untersuchungen. Dabei kann es sich z.B. um eine Ultraschalluntersuchung der Brust (Mamma- Sonographie), eine Magnetresonanztomographie (MRT) oder um eine Gewebeentnahme (Biopsie) handeln. Es kann unter Umständen mehrere Wochen dauern, bis alle Ergebnisse vorliegen. Jedoch ist eine sorgfältige Abklärung sehr wichtig, um die am besten geeignete Behandlung festlegen zu können.
Wie ist die Prognose?
Brustkrebs hat im Vergleich zu vielen anderen Tumorerkrankungen eine insgesamt gute Prognose. Statistisch gesehen leben 5 Jahre nach der Diagnosestellung noch 87 Prozent der betroffenen Frauen. Der Verlauf hängt jedoch von verschiedenen Faktoren ab. Dazu zählen etwa Art und Größe des Tumors, ob der Tumor bereits in Lymphknoten oder andere Organe gestreut hat und ob die weiblichen Geschlechtshormone Östrogen und Progesteron eine Wirkung auf die Tumorzellen ausüben.
Welche Formen von Brustkrebs gibt es?
Grundsätzlich unterscheidet man im klinischen Alltag zwei große Gruppen von Brustkrebs. Das sogenannte Duktale Carcinoma in situ (DCIS) ist eine Veränderung in den in den Milchgängen, die das umliegende Gewebe aber noch nicht infiltriert oder Metastasen ausgebildet hat. Es handelt sich also noch nicht um Krebs im eigentlichen Sinn, jedoch kann aus solchen Vorstufen – wenn auch oft erst nach Jahren – ein invasives Karzinom entstehen. In diesem frühen Stadium kann in etwa 90% der Fälle eine Heilung durch eine Operation (eventuell ergänzt durch eine Strahlen- und / oder Hormontherapie) erreicht werden. Bei jeder fünften Frau, die die Diagnose Brustkrebs erstmalig erhält, handelt es sich um ein DCIS.
Beim infiltrierenden Mammakarzinomen haben die Tumorzellen die Wand der Milchgänge oder Drüsenläppchen bereits durchbrochen. Etwa 80% der Tumoren gehen von den Milchgängen aus (duktale Karzinome), und in 10 bis 15% stammen die Tumorzellen aus dem Drüsengewebe (lobuläre Karzinome). Daneben bestehen weitere seltene Brustkrebstypen. Sie sind in Bezug auf ihr Verhalten, beispielsweise was die Schnelligkeit des Wachstums angeht, unterschiedlich aggressiv. Auf und in den Tumorzellen gibt es zahlreiche biologische Merkmale, die identifiziert werden können und für die Planung der Therapie von großer Bedeutung sind.
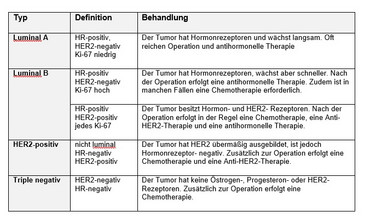
Die Zellen der Brustdrüse reagieren normalerweise auf die weiblichen Geschlechtshormone Östrogen und Progesteron. Trifft dies auch für Tumorzellen zu, können die betreffenden Frauen mit antihormonellen Medikamenten behandelt werden. Deswegen erfolgt routinemäßig die Bestimmung des Östrogen- oder Progesteron-Rezeptorstatus (HR). Der Proliferationsmarker Ki-67 beschreibt die Rate der sich teilenden Tumorzellen und stellt einen wichtigen prognostischen Faktor dar. Tumorzellen können an der Zelloberfläche Rezeptoren für Wachstumsfaktoren, den HER2-Rezeptor, tragen. An diese Bindungsstellen können Wachstumsfaktoren andocken und die Tumorzelle zur Teilung anregen. Durch die Gabe von Antikörpern lassen sich diese Bindungsstellen blockieren. Auch der HER2-Rezeptorstatus wird bei Brustkrebs immer bestimmt.
Es ist sehr wichtig, diese Einzelheiten zu kennen, denn nur so kann eine Behandlung geplant werden, die für die einzelne Patientin und den Verlauf der Erkrankung am besten geeignet ist. Auch hat das Wissen um diese Zusammenhänge zu einer neuen Einteilung der Brustkrebserkrankungen geführt.
Familiärer Brustkrebs
Statistisch gesehen erkranken pro Jahr etwa 4.900 Frauen aufgrund eines erhöhten familiären Risikos an Brustkrebs. In diesen Fällen kann eine Mutation in den sogenannten BReast-CAncer-Genen ursächlich sein (maßgeblich BRCA 1 und BRCA 2). Bei Vorliegen dieser Mutationen ist das Risiko im Laufe des Lebens an Brustkrebs zu erkranken deutlich erhöht. Bei familiär gehäuftem Vorkommen von Brustkrebs sollte daher eine genetische Abklärung erfolgen.
Behandlung

Maßgeblich für die Wahl der Therapie sind Größe und Art des Tumors, seine Ausdehnung, der Befall benachbarter Lymphknoten, eine Metastasierung in andere Organe, das Krankheitsstadium, die biologischen Eigenschaften des Tumorgewebes sowie Alter und Gesundheitszustand der Patientin. Die Behandlung wird durch Spezialisten unterschiedlicher Fachrichtungen für jede Patientin individuell geplant.
Die hauptsächlichen Therapieverfahren sind Operation, Strahlentherapie, Chemotherapie sowie antihormonelle und molekulare Therapien.
Therapieoptionen bei Brustkrebs
Operation
In der Regel ist eine Operation erforderlich, die aber heute meistens brusterhaltend erfolgt. Sollte ein brusterhaltender Eingriff nicht in Frage kommen, ist ein Wiederaufbau der Brust mit verschiedenen Verfahren möglich. Für die meisten betroffenen Frauen stellt dies eine sehr große, vor allem psychische Erleichterung dar.
Entfernung von Lymphknoten
Wenn Brustkrebszellen sich im Körper ausbreiten, geschieht dies zunächst meist über das Lymphsystem. Sind Lymphknoten von Krebszellen befallen, hat dies großen Einfluss auf die Therapiewahl, den Krankheitsverlauf und die Heilungschancen. Die meisten Lymphbahnen aus der Brust münden in die Lymphknoten der Achselhöhle. Hier hat man die Möglichkeit, über einen kleinen Schnitt den Lymphknoten der dem Tumor am nächsten gelegen ist, den sogenannten Wächter- Lymphknoten, gezielt zu entfernen und auf Tumorzellen zu untersuchen. Je nach Ergebnis werden die verbliebenen Lymphknoten in der Achselhöhle belassen oder entfernt.
Strahlentherapie
Die Strahlentherapie gehört neben der Operation zur Standardbehandlung des Mammakarzinoms. Sie hat das Ziel, eventuell im Operationsgebiet oder im Bereich der Lymphknotenstationen verbliebene Tumorzellen oder kleinste Metastasen zu zerstören. Nach einer brusterhaltenden Operation ist die Bestrahlung der operierten Brust unbedingt erforderlich. Andere Gründe für eine Strahlentherapie sind ein Lymphknotenbefall in der Achselhöhle, ein initial sehr großer Tumor in der Brust oder eine nicht vollständige Entfernung des Tumorgewebes.
Medikamentöse Therapien
Zu den medikamentösen Tumortherapien zählen die Chemotherapie und antihormonelle sowie zielgerichteten Therapien. Sie werden eingesetzt, um im Körper verbliebene Tumorzellen zu bekämpfen. Welche Behandlung gewählt wird, hängt einerseits von den Eigenschaften des Tumorgewebes ab, andererseits davon, ob es sich um eine vorbeugende Therapie handelt oder ob nachgewiesene Metastasen erreicht werden sollen. Auch kann bei großen Tumoren eine Chemo- oder Hormontherapie bereits vor der Operation (neoadjuvant) eingesetzt werden. So kann zum Teil die Rate an brusterhaltenden Operationen erhöht werden.
Die antihormonelle Therapie bei Brustkrebs beruht darauf, dass viele Tumoren Östrogen- oder Progesteron- abhängig sind. Dies bedeutet, dass Krebszellen durch diese Hormone zum Wachstum angeregt werden, aber dass sich ihr Wachstum durch den Entzug der Hormone auch stoppen oder verlangsamen lässt. Ein typisches Medikament mit einer antiöstrogenen Wirkung ist z. B. Tamoxifen.
Eine Chemotherapie ist eine Behandlung mit zellschädigenden oder wachstumshemmenden Medikamenten, sogenannten Zytostatika. Sie haben eine systemische Wirkung und sollen verhindern, dass sich Krebszellen teilen und somit vermehren. Dadurch lässt sich das Fortschreiten der Krankheit verlangsamen und das Wachstum von Metastasen einschränken. Zytostatika greifen jedoch auch gesunde Zellen an, was zu erheblichen Nebenwirkungen führen kann. Häufig werden mehrere Zytostatika miteinander kombiniert, um unterschiedliche Phasen der Zellteilung zu beeinflussen. Eine Chemotherapie kann nach (adjuvant) oder vor (neoadjuvant) einer Operation erfolgen. Das neoadjuvante Konzept hat das Ziel, große Brusttumoren so zu verkleinern, dass nachfolgend ein brusterhaltender Eingriff möglich ist.
Während Chemotherapeutika unspezifisch auf alle Körperzellen wirken, werden bei einer zielgerichteten Therapie (targeted therapy) Krebszellen selektiv angegriffen. Sie wirken gegen Botenstoffe der Tumorzellen, blockieren auf der Zelloberfläche die Rezeptoren für diese Botenstoffe oder hemmen Signalwege innerhalb der Zelle. Bei ca. 25% aller Patientinnen kann auf den Tumorzellen der HER2-neu-Rezeptor nachgewiesen werden. Ist dieser Rezeptor auf der Oberfläche der Tumorzellen besonders stark ausgebildet, ergibt sich die Möglichkeit, zusätzlich zu einer Chemotherapie eine gezielte Immuntherapie mit Antikörpern gegen diesen Rezeptor durchzuführen. Diese Antikörper können heute im Labor hergestellt werden. Durch die Blockade des Rezeptors werden wesentliche Signalwege unterbrochen und der Krebszelle somit eine ihrer Teilungs- oder Lebensgrundlagen entzogen. Darüber hinaus erkennt das körpereigene Immunsystem eine derart markierte Zelle als fremd und kann sie bekämpfen. Auch können Zytostatika an einen Antikörper gekoppelt werden.
Ein anderer Therapieansatz besteht in der Hemmung des Gefäßwachstums von Tumorzellen (Angiogenese-Hemmung). Die Antikörper richten sich gegen einen körpereigenen Wachstumsfaktor, der bei der Neubildung von Blutgefäßen eine wichtige Rolle spielt. Durch die Minderung der Blutversorgung wird die Nährstoffzufuhr zum Tumor vermindert und das Tumorwachstum gebremst. Auch wird versucht, Steuerenzyme des Zellzyklus zu hemmen und Signalwege in der Zelle zu stören, um damit ein unkontrolliertes Tumorzellwachstum zu verhindern (PARP- Inhibitoren, small molecules, mTOR-Hemmer, CDK 4/6-Hemmer). Grundsätzlich kann man sagen, dass in den letzten Jahren viele neue Ansätze gefunden wurden, die eine effektive Behandlung auf zellulärer Ebene bewirken könnten. Es ist anzunehmen, dass in Zukunft diese Konzepte eine immer wichtigere Rolle in der Behandlung des Mammakarzinoms spielen werden.
Spezialisierte Behandlung im zertifizierten Zentrum
Das Brustkrebszentrum der Universitätsmedizin Göttingen ist seit 2008 durch die Deutsche Krebsgesellschaft zertifiziert. Die Einhaltung dieser Kriterien wird in regelmäßigen Abständen durch externe Gutachter überprüft. Als Organkrebszentrum ist es Teil des Universitäts- Krebszentrums der Universitätsmedizin Göttingen (G-CCC). Es setzt sich aus zahlreichen Expertinnen und Experten unterschiedlicher Fachdisziplinen zusammen und ist auf die Behandlung von Brustkrebs in allen Phasen der Erkrankung spezialisiert. Auf diese Weise kann das Brustkrebszentrum eine ganzheitliche und umfassende Betreuung von der Vorsorge, Früherkennung und Diagnose über alle Aspekte der Behandlung bis hin zur Nachsorge unter Einbeziehung der neuesten medizinischen Erkenntnisse gewährleisten.

Autorin

Kontaktinformationen
- Telefon: +49 551 3962501
- Telefax: +49 551 3962192
- E-Mail-Adresse: direktion.ufk(at)med.uni-goettingen.de